距離2025年僅剩4個月,臺灣將邁入超高齡化社會元年,臺灣人口連續4年「生不如死」、出生率連年創新低!
為解少子化國安危機,「試管嬰兒」(IVF)成為政府刺激生育的關鍵項目之一。據市調,全球「輔助生殖技術」(ART)市場, 2022年全球產值約為259億美元,2031年底將達到586億美元,年複合成長率達到9.4%。
近8年,國內也出現多家生殖醫學科技研發公司,創新技術接連闖出國際。
IVF技術其實發展超過50年,臺灣這些生殖生技公司,到底有哪些利基?「生殖力」革命還有哪些未滿足的需求?
撰文:巫芝岳
採訪整理:巫芝岳、李林璦
攝影:李林璦、巫芝岳
視覺/美術設計:黃黛鵑
特別致謝:北美智權
圖:Freepik
醫院人工生殖中心大門內,候診區患者各懷期待、失落、煎熬、喜悅等複雜心情,揉合出一股不同於一般醫院內的氛圍。
這裡,不僅是治療疾病的醫院,更是許多生命被創造而出的起點!
一顆顆在實驗室受精、被精心呵護著的胚胎,可能正扮演著「拯救國安危機」的重要角色……。
2023年,全臺新生兒數總計13萬5,571人,再刷新國內新生兒人數史上最低紀錄,臺灣也將與生育率告急多年的南韓,在全球主要經濟體中爭相墊底。
為拯救少子化的問題,「讓想生卻無法生的人」順利生育,成為政府的關鍵政策之一。
2021年7月1日起,臺灣正式擴大補助試管嬰兒(In Vitro Fertilization, IVF)療程,據國健署統計,補助實施後,國內IVF治療的使用率(治療週期數)大幅增長。(【圖一】)
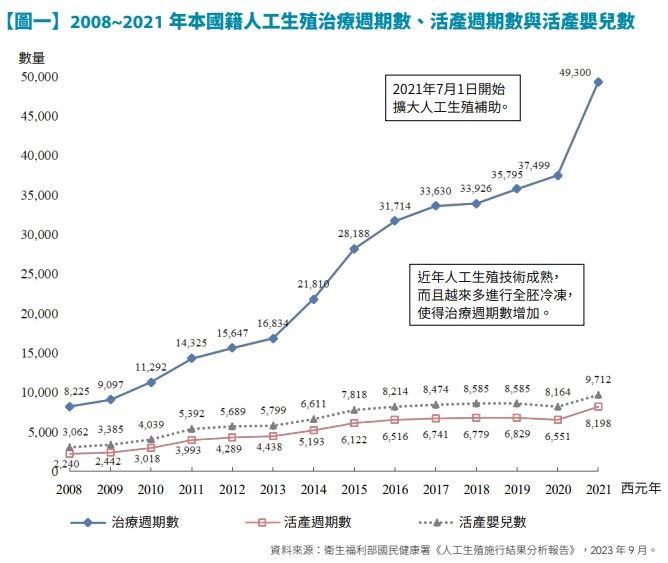
政策刺激下,除了需求和醫療量能膨脹外,近8年來,本刊從第一線採訪到盤點產業中,也觀察到在國內生技界中,以生殖醫學為題的公司正不斷出現,他們挾各種創新技術在市場中竄起,並有多項技術或產品已攻上國際。
究竟「試管嬰兒」這項實際上已發展近50年、看似相對成熟的醫療技術,如何在生技研發中出現新藍海?有哪些未被滿足的需求?

為拯救少子化的問題,「讓想生卻無法生的人」順利生育,成為政府的關鍵政策之一。(圖/ freepik)
2031年全球產值近6百億元!生殖醫學商機可期
據市調公司Transparency Market Research調查,全球「輔助生殖技術」(ART)市場,包含IVF、人工授精(IUI)、代孕、凍卵、凍精、凍胚胎等在內,2022年全球產值約為259億美元,2031年底將達到586億美元,年複合成長率(CAGR)達到9.4%。
而全球最主要的生殖醫學市值貢獻者——IVF的技術發展,與這項成長率有絕對的關係。
美國國家生物技術資訊中心(NCBI)近年發表的報告指出,IVF多年來成功率卻一直停滯在約30%。但透過人工智慧(AI),或胚胎植入前遺傳篩檢等技術協助,將能有效提高成功率。
例如在英國,35~37歲的女性中,1991年每個胚胎移植的活產率僅有6%,但2019年已增加至25%,臺灣在2020年植入單一胚胎的活產率,更已達到34.8%。
國內第一代投入人工生殖技術研究的醫師——茂盛醫院創辦人暨院長李茂盛也表示:「人工生殖近年最大的突破,就是『基因檢測』和『胚胎縮時攝影』(Time-Lapse)技術的應用。」
細數臺灣數間生殖醫學生技公司,也不脫從基因或影像技術下手,並成功開發出許多實證有效提升懷孕率的工具。
值得注意的是,即便這些技術多已有海外大廠的產品問世,並取下一定的市佔率,例如:美國Cooper Surgical、瑞士的Vitrolife、2021年被Vitrolife集團收購的Igenomix等。但國內數間公司,仍積極攻入開發創新的自動化機台、耗材、試劑,甚至相對少見的培養晶片,或投入醫療管理軟體創新,在這片紅海中,挖掘出許多利基市場(Niche Market) 新藍海。
篩選精/卵、最佳著床時間:邦睿、好孕行、英緹
2016年成立、從海外紅回臺灣的邦睿生技(6955),就是國內第一家提供全面男性不孕症解決方案的公司,其已在7月26日送件申請股票創新板上市,可說是國內專注於生殖醫學的公司中,資本市場上進度最快的一家。
邦睿2018年推出號稱全球首台自動化、微型化精子品質檢測分析儀,並創立自有品牌「LensHooke」,產品已陸續取得歐盟、美國、臺灣等上市許可。目前,其產品已行銷全球50多國,且有99%營收由海外貢獻,顯見臺灣廠商攻上國際,仍有一定的實力。
鎖定男性不孕市場的,還有2018年由東吳大學教授鍾成晏創辦的好孕行生醫,其開發的「愛沛兒精子快選晶片」,是一項可在20分鐘內操作完畢的精子篩選工具,其透過微流體晶片技術,創造仿生精子游泳環境。
好孕行官網資訊指出,這項技術比起30年前就發展而出、也是現行多數工具採用的「上游法」(Swim-Up)或「梯度離心法」(Gradient),能更提升純化效果,並大幅降低過程中精子DNA損傷情形至2%。目前該產品已提交臺灣食藥署(TFDA)及美國食品藥物管理局(FDA)藥證申請,預計今年底可獲認證。
瞄準女性不孕解方的,則有奎克生技衍生而出的英緹生技,其推出「非侵入性最佳受孕窗期檢測ORA」,透過抽血即可得知IVF時將胚胎植入子宮的最佳時機,一改過往須侵入式採檢子宮內膜的不便。
此外,英緹也與史丹佛大學的生殖醫學先驅Barry Behr合作,正在開發用於檢測卵子品質的產品「OPAL」,是全球少見用於篩選卵子的技術,可望進一步提升IVF和凍卵品質。

邦睿生技為國內第一家提供全面男性不孕症解決方案的公司,圖為邦睿生技經營團隊。(圖/ 邦睿提供)
創新選胚、培養技術、資訊系統:AB DigiHealth、傑盟、沛智、台灣雲康
針對受精後的胚胎,則有由成大基因體醫學醫學中心衍生的AB DigiHealth,推出「icONE-智慧優質胚胎預測系統」,首創運用胚胎植入前遺傳學篩檢資料作為大數據基礎,並結合母親生理特徵共同分析,來判斷胚胎存活率和植入子宮後成功懷孕的機率,其預測胚胎成功著床的精準度可達92%,並已在今年4月取得美國FDA的一類(ClassI)軟體醫材(SaMD)認證。
在國研院儀科中心輔導下的傑盟股份有限公司,則是開發了一項能模仿受精卵在輸卵管內移動過程的「動態培養晶片」,透過特殊的微流體構造與傾斜角度,讓培養液在受精卵周圍產生緩慢的擾動,據稱比起傳統靜態培養方式,能讓懷孕機率提高近兩倍。
除了以上技術外,也有業者從生殖中心的電子病理(EMR)、工作管理系統下手,例如沛智生醫的Infans EMR系統、Infans CMS (HIS)系統,以及提供給患者的Infans CareU App等軟體;還有台灣雲康2019年宣布,在經濟部工業局智慧城鄉生活應用計畫的輔導下,與研鼎智能(6529)合作開發的QPID生殖醫學工作管理系統等。
此外,國內如慧智基因、訊聯基因數位(原名:創源生技)、與成大產學合作的美基生技等公司,也都提供各種胚胎著床前基因檢測(PGT)服務,幫助IVF植入胚胎前,挑選出懷孕機率較高,或未帶有特定嚴重疾病基因的胚胎。
除了業者外,國內許多醫療機構的研發成果也不落人後,例如奇美醫院溫仁育主治醫師團隊,近年開發出能預測懷孕率和雙胞胎懷孕率的AI系統,並與醫院資訊系統(HIS)整合,能即時回饋預測數據,幫助選擇植入適當的胚胎數目。
靜宜大學校長唐傳義,2019年也在與清大、北醫、臺科大等AI技術團隊,與茂盛、萬芳醫院、華育、艾微芙等生殖醫學中心合作下,開發出縮時影像判讀AI技術,建立預測胚胎狀況的模型。
衛福部雙和醫院的賴鴻政教授團隊,則針對子宮頸分泌物檢體,檢驗DNA甲基化基因生物標記,即可反應子宮內膜狀態是否適合著床。該研發也與已有「子宮內膜癌DNA甲基化篩檢」產品的酷氏基因合作,將進一步商業化。(編按:其他國內科研團隊計畫請參見文後【附錄】)
看準臺灣生殖市場 外商藥廠「軟性行動」積極
除了以上國內團隊的發展外,長年提供IVF過程所需之荷爾蒙藥物的領導品牌——默克(Merck KGaA)和輝凌(Ferring)等藥廠,對於在臺灣推進生殖相關業務上也十分積極。
默克醫療保健事業體醫藥學術處處長王昱傑表示,默克最早用於生殖醫學的荷爾蒙藥物,為萃取自停經後女性尿液的促性腺素釋素(GnRH),該藥物在1949年上市,並在1960年代,成功讓全球首位在荷爾蒙藥物刺激排卵下的嬰兒誕生。
王昱傑分享,這些荷爾蒙藥物在1988年起,也逐漸轉以基因工程方式製造,並且改良推出混合不同荷爾蒙、效用更提升的產品。
至今,默克在全球已有6項生殖醫學相關藥物上市,在排卵刺激、取卵、胚胎植入等階段,皆有對應藥品供應。未來,他們也正在往其他可能造成女性不孕的疾病領域(如:子宮肌瘤),和男性不孕相關療法探索中。
默克也在2022年,參與由歐洲在臺商務協會(ECCT)籌組、由近十間外商藥廠和鴻海集團旗下永悅健康等公司,共同成立的「友善家庭聯盟」(FFA),積極呼籲臺灣企業、政府,應建構職場的親子友善環境,以提升生育率,例如提供彈性工作安排、托育支持等。
輝凌則是在臺灣總座黃正安(前默沙東(MSD)疫苗與婦女保健事業處處長) 2017年接掌後,除了經歷內部的改革外,也加強在國內醫療保健體系中的各種推廣活動,例如2022年,進行了臺灣不孕症的大規模調查,範疇包括病人在治療過程中的身心困擾、療程中須重視的細節,並將此結果分享給醫師,藉此強化與醫界的關係。
輝凌近半數的產品線,適用於生殖醫學和孕產婦健康,他們今年5月,也首度於臺北主辦人工生殖醫學論壇(ART FOCUS 2024),邀請海內外生殖醫學專家分享最新技術趨勢,期望促進臺灣臨床界技術進一步提升。

默克醫療保健事業體醫藥學術處處長王昱傑表示,默克用於生殖醫學的荷爾蒙藥物,在1988年起逐漸轉以基因工程方式製造,並且改良推出混合不同荷爾蒙、效用更提升的產品。(攝影/李林璦)
IVF技術演進
市場行銷上,目前常將IVF區分出第一到第四代不等,皆是建立在IVF最基本的技術之上。
第一代IVF――取卵和取精、在培養皿內受精形成胚胎、待胚胎發育至第三天,或第五天進入囊胚期時植入子宮。
第二代IVF則是加入單一精蟲顯微注射(ICSI)方式,約2000年後才在全球普遍使用,透過內徑僅有約5微米(μm)、寬度只能容納一顆精子的針管,在顯微鏡下穿刺卵子、送入精子,能提高受精成功率。
ICSI尤其大大解決許多男性因素造成的不孕症問題,如精蟲稀少,或患有寡精症、無精症而需經手術由睪丸取精的患者。
不過,近十年來IVF技術最大的突破,可說是「基因檢測」和「胚胎縮時攝影」技術,此兩項技術皆可優化胚胎挑選過程,從數顆受精後胚胎,挑選出品質最佳、著床機率最大的送入子宮著床。
基因檢測的應用中,也可再細分為受精前針對精子進行篩選的檢測,以及受精後待胚胎發育5、6天進入囊胚(Blastula)階段,所進行的胚胎著床前單基因診斷(PGT-M,舊稱PGD)、胚胎著床前染色體篩檢(PGT-A,舊稱PGS),以及胚胎植入前染色體結構重排檢測(PGT-SR)等。(請見後文詳述)
胚胎縮時攝影,則是運用顯微鏡定時拍攝受精後的胚胎發育狀況,從胚胎型態來挑選最佳的胚胎,且藉由影像數據的收集和分析,也有廠商開發出運用AI自動分析影像並給出評分標準的技術,輔助胚胎師更快速、數據化地判斷胚胎優劣。

透過精蟲顯微注射(ICSI)方式,尤其大大解決許多男性因素造成的不孕症問題。(圖/ 茂盛醫院提供)
>>本文刊登於《環球生技月刊》Vol. 119









